Hiện nay, với phương pháp điều trị tái tưới máu cấp cứu bằng kỹ thuật can thiệp mạch vành qua da, các bác sĩ đã cứu hàng ngàn bệnh nhân thoát khỏi tử vong do nhồi máu cơ tim cấp. Kỹ thuật này mang lại lợi ích vô cùng to lớn cho việc cứu chữa bệnh nhân và có ưu điểm vượt trội là không xâm lấn và tương đối dễ thực hiện so với phẫu thuật mở ngực.
 |
| TS-BS Nguyễn Thượng Nghĩa |
Song cũng như các phương pháp điều trị khác, can thiệp mạch vành qua da có thể có những vấn đề xảy ra khi làm hoặc các biến chứng sau đó, nếu bệnh nhân không tuân thủ điều trị. Đáng chú ý trong các biến chứng đó là tình trạng huyết khối tắc stent.
Báo Phú Yên phỏng vấn TS-BS Nguyễn Thượng Nghĩa, Phó Giám đốc Trung tâm Tim mạch, Trưởng Khoa Tim mạch can thiệp - Bệnh viện Chợ Rẫy (TP Hồ Chí Minh) xung quanh vấn đề trên.
* Thưa tiến sĩ, biến cố tắc cấp stent xảy ra trong trường hợp nào?
- Giống như đường ống nước sử dụng lâu năm thì lòng ống sẽ hẹp lại, động mạch vành cung cấp máu nuôi dưỡng quả tim bị hẹp do xơ vữa, thường gặp ở người có các yếu tố nguy cơ tim mạch, làm giảm cung cấp máu cho cơ tim. Để điều trị bệnh cảnh này, người ta tìm cách tăng cung cấp máu lại cho vùng cơ tim bị thiếu máu, gọi chung là tái tưới máu cơ tim. Trong can thiệp mạch vành, bác sĩ can thiệp sẽ dùng bóng nong rộng chỗ hẹp - tắc do mảng xơ vữa gây ra. Sau khi nong như vậy, chỗ hẹp - tắc được mở rộng ra, tuy nhiên tổn thương xơ vữa có thể co hẹp trở lại. Do đó, stent - còn gọi là khung giá đỡ mạch vành - được tạo ra để đặt ngay vị trí tổn thương, chống giữ thành mạch máu không co hẹp và giúp lòng mạch vành được thông suốt.
Stent khi đặt vào trong lòng mạch máu là một vật lạ đối với cơ thể, nên sẽ kích hoạt hiện tượng đông máu, đầu tiên là thông qua cơ chế kết tập và kết gắn tiểu cầu trên stent. Hiện tượng này sẽ giảm dần và biến mất khi bề mặt stent được bao phủ bởi các tế bào biểu mô mạch máu. Toàn bộ lòng mạch máu trong cơ thể đều được bao phủ bởi lớp tế bào biểu mô mạch máu này. Do đó, để ngăn ngừa hiện tượng tạo huyết khối sau khi đặt stent, bệnh nhân phải uống thuốc kháng kết tập tiểu cầu kép.
Vì vậy, những bệnh nhân vì lý do nào đó mà không dùng đủ hoặc đúng liệu pháp kháng kết tập tiểu cầu kép sẽ có nguy cơ rất cao bị biến chứng huyết khối cấp trong stent.
* Việc dùng thuốc kháng kết tập tiểu cầu có những chống chỉ định nào, thưa tiến sĩ?
- Thuốc kháng kết tập tiểu cầu có hiệu quả điều trị là ngăn ngừa tạo huyết khối giai đoạn sớm. Và cũng như những thuốc chống đông khác, nó cũng có tác dụng phụ là tăng nguy cơ hoặc gây ra biến chứng chảy máu. Do đó, khi sử dụng ở những bệnh nhân có nguy cơ chảy máu cao thì phải rất thận trọng. Thầy thuốc phải cân nhắc kỹ lưỡng giữa lợi ích đạt được và nguy cơ gây ra chảy máu.
Những chống chỉ định của kháng kết tập tiểu cầu là những trường hợp bệnh nhân có nguy cơ chảy máu cao, như: cơ địa bệnh nhân dễ cháy máu, có tiền sử xuất huyết, bị viêm loét dạ dày hoặc đang dùng kèm với những thuốc tăng nguy cơ chảy máu...
* Biến cố tắc muộn stent khác như thế nào so với tắc cấp, thưa tiến sĩ?
- Sau khi đặt stent, nếu huyết khối xảy ra trong vòng một tháng thì gọi là tắc cấp, từ 1 tháng đến 1 năm gọi là bán cấp, trên 1 năm gọi là tắc muộn. Về cơ chế, tắc muộn trong stent có một số điểm khác với tắc cấp trong stent. Những quá trình làm chậm quá trình tái biểu mô hóa bề mặt stent hoặc lớp polymer phủ bề mặt stent có tính kích ứng gây viêm có thể gây ra hiện tượng này.
 |
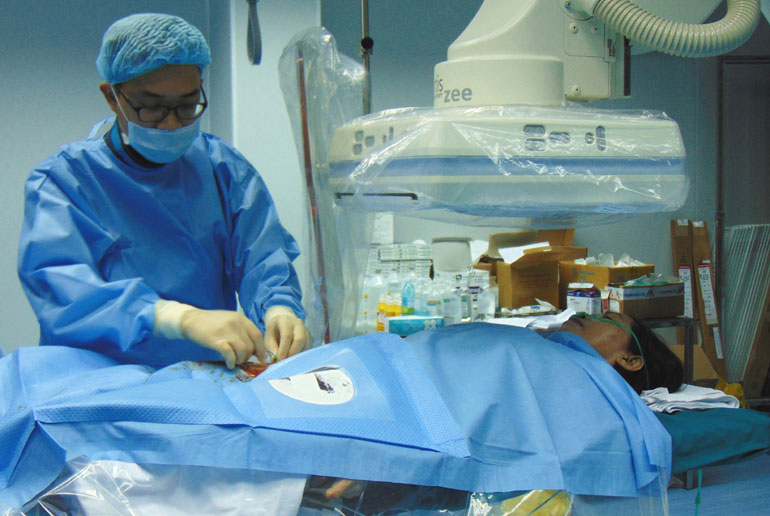
| Một ca can thiệp mạch vành qua da tại đơn nguyên Tim mạch can thiệp - Bệnh viện Đa khoa Phú Yên - Ảnh: YÊN LAN |
* Tiến sĩ có thể cho biết các loại stent thế hệ sau có những ưu điểm nào so với stent phủ thuốc thế hệ đầu?
- Khi cải tiến, người ta khắc phục những hạn chế của stent phủ thuốc thế hệ đầu, như cải tiến lớp polymer có tính tương hợp sinh học không gây kích ứng, tạo ra lớp polymer có khả năng tự tiêu (sau thời gian hoàn thành chức năng của mình là phóng thích thuốc chống tái hẹp), hoặc sử dụng kỹ thuật stent phóng thích thuốc mà không cần polymer.
Gần đây nhất, người ta nghiên cứu đưa vào sử dụng loại stent thế hệ mới nhất: sau thời gian hoàn thành chức năng của mình là chống giữ mạch máu và phóng thích thuốc chống tái hẹp, khung stent sẽ dần dần tự tiêu; mạch máu không còn khung stent kim loại và trở về tính chất sinh lý tự nhiên. Đó là thế hệ stent tự tiêu.
* Tiến sĩ có khuyến cáo gì đối với những bệnh nhân đã được tái tưới máu mạch vành bằng kỹ thuật can thiệp đặt stent?
- Bệnh nhân phải tuân thủ chế độ điều trị sau khi đặt stent, đó là kiểm soát chặt chẽ các yếu tố nguy cơ và uống thuốc đầy đủ theo y lệnh, đặc biệt là phải uống thuốc kháng kết tập tiểu cầu kép sau khi đặt stent thuốc, thời gian trung bình là 12 tháng. Việc không tuân thủ điều trị này có thể dẫn đến huyết khối trong stent và những hậu quả vô cùng nghiêm trọng.
Các yếu tố nguy cơ đến từ lối sống không lành mạnh về mặt dinh dưỡng, ít vận động, hút thuốc lá quá nhiều và một số bệnh như cao huyết áp, đái tháo đường… Để ngăn ngừa thì chúng ta phải loại bỏ những yếu tố nguy cơ có thể thay đổi được, điều trị tốt cao huyết áp, đái tháo đường, rối loạn mỡ máu… và phải tái khám định kỳ ở bác sĩ chuyên khoa.
* Xin cảm ơn tiến sĩ!
YÊN LAN (thực hiện)